Остроконечные кондиломы – это заболевание вирусной природы, которое поражает преимущественно слизистые оболочки половых органов и кожу вокруг них.
Другие названия заболевания: генитальные бородавки, вирусные папилломы и др.
Встречается чаще всего в период активной сексуальной жизни с одинаковой частотой, как у мужчин, так и у женщин.
Причины кондилом
Возбудителем является фильтрующий ДНК – содержащий вирус (Papillomatae condylomatis), относящейся к семейству PAPOVA – вирусов.
Он передается от человека к человеку через поврежденную кожу (трещины, потертости), при половом контакте через слизистые оболочки, а так же в интранатальный период родов, то есть в момент прохождения ребенка через родовые пути.
Во внешней среде вирус быстро погибает именно поэтому другие пути, в том числе контактный (через одежду, при рукопожатии через неповрежденную кожу) маловероятны для его распространения.
Местные раздражители, к которым относятся: выделения при гонорее, трихомониазе и др., способствуют возникновению клинических симптомов заболевания.
Врачи отмечают, что остроконечные кондиломы, вызванные вирусом папилломы человека (ВПЧ), представляют собой распространенную проблему, требующую внимания. Специалисты подчеркивают важность ранней диагностики и своевременного лечения, так как эти образования могут не только вызывать дискомфорт, но и увеличивать риск развития рака. Многие врачи рекомендуют регулярные обследования, особенно для пациентов с повышенным риском. Лечение может включать как местные препараты, так и хирургическое вмешательство, в зависимости от размера и расположения кондилом. Профилактика, включая вакцинацию против ВПЧ, также является ключевым аспектом в борьбе с этой инфекцией. Врачи настоятельно советуют вести здоровый образ жизни и избегать рискованных половых контактов, чтобы снизить вероятность заражения.

Симптомы кондилом
Особую опасность представляет человек с явной клинической формой заболевания.
Скрытый (инкубационный) период продолжается от 2 до 8 месяцев. Его длительность зависит от состояния иммунного статуса, наличия сопутствующих заболеваний, чаще передающихся половым путем, ослабляющих, в том числе, местную систему иммунной защиты.
Заболевание может иметь следующие клинические симптомы:
- 1) Носительство, при котором у человека не проявляются никакие симптомы, но он является источником вируса. Связано состояние носительства с хорошим иммунным ответом, который маскирует вирус, удерживая от проявления заболевания. При половых контактах от носителя передается вирус половому партнеру, у которого спустя некоторое время могут возникнуть кондиломы;
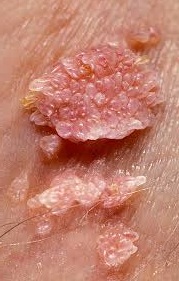
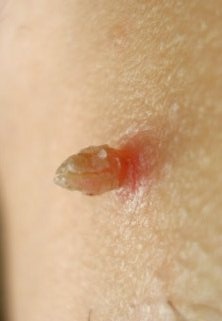
- 2) Манифестная форма заболевания, при которой проявляется самый главный и в большинстве случаев единственный для него симптом – это образование на коже кондилом – выростов (бесполостных образований) на тонкой ножке.
Размер кондилом варьирует от нескольких миллиметров до 2 – 4 см. Иногда они сливаются в гребешки, напоминая по внешнему виду цветную капусту.
Цвет кондилом чаще телесный, но может быть розовый, ярко – красный (пигментированный). При прикосновении к кондиломам возникают неприятные ощущения в виде зуда, небольшой болезненности, кровоточивости. Локализация кондилом тесно связана с входными воротами вируса:
- 1) У мужчин это мошонка, уздечка крайней плоти и головка полового члена особенно возле уретры;
- 2) У женщин это область клитора, малых и больших половых губ, шейки матки, влагалища;
- 3) У партнеров вне зависимости от пола после анальных и оральных половых актов кондиломы могут возникнуть в области ануса, ротоглотки, промежности и прямой кишки.
Кондиломы могут проходить самостоятельно, а могут изменяться, увеличиваясь или уменьшаясь в размерах: все зависит от иммунитета их хозяина. Например, у лиц с иммунодефицитом (при ВИЧ инфекции) кондиломы образуются в большом количестве со склонностью к рецидивам.
Для периода беременности так же характерен временный иммунодефицит. Не случайно в это время у женщин обостряются хронические заболевания и «клеятся» новые. Если в организме беременной женщины имеется дремлющий вирус, то, скорее всего, его нахождение закончится манифестной формой заболевания.
Считается, что человек с нормальным иммунным ответом является лишь временным носителем. В среднем продолжительность носительства составляет не более 8 месяцев. Спустя год после заражения лишь каждый третий человек остается зараженным.
В чем опасность остроконечных кондилом?
Условно различают два вида вирусов. К первому виду относятся вирусы с высоким канцерогенным риском. Основная опасность присутствия этих вирусов (16, 33, 39, 45 и др. типы) в организме заключается не в образовании кондилом, а в вероятности развития онкологических заболеваний (рака шейки матки, вульвы, полового члена и др.).
Однако для возникновения рака одного «плохого» вируса недостаточно. Осложняют риск возникновения онкологии хламидиоз, наследственность, вредные привычки, иммунный статус.
Ко второй группе относятся вирусы (6, 11, 42. 54 и др. типы), которые имеют малую причастность к онкологическим и предраковым заболеваниям и кроме косметических дефектов на слизистых оболочках и коже в виде выростов в основном больше ничего не вызывают.
Остроконечные кондиломы, или генитальные бородавки, вызывают множество обсуждений среди людей, столкнувшихся с этой проблемой. Многие отмечают, что это заболевание вызывает сильный дискомфорт и стыд, что порой мешает им обращаться за медицинской помощью. Некоторые делятся своими историями о том, как они узнали о кондиломах после незащищённого полового акта, и как это изменило их восприятие интимной жизни.
Люди также обсуждают методы лечения: от местных препаратов до хирургического удаления. Важно отметить, что многие подчеркивают необходимость профилактики, включая вакцинацию против вируса папилломы человека (ВПЧ), который является основной причиной появления кондилом. Обсуждения часто касаются и психологических аспектов, таких как страх перед осуждением и необходимость открытого диалога о здоровье. В целом, эта тема вызывает много эмоций и требует внимания как со стороны медицинских специалистов, так и общества в целом.

Диагностика кондилом
Определить заболевание обычно не составляет труда. Одних клинических симптомов и опроса пациента бывает достаточно, для того чтобы уточнить диагноз и назначить лечение, которым занимаются следующие специалисты: гинеколог, уролог, дерматовенеролог, хирург, а при локализации кондилом в полости рта – отоларинголог.
В сомнительных случаях проводится дифференциальная диагностика (сравнение симптомов) с такими заболеваниями, как: плоскоклеточный рак, сифилис, чесоточная лимфоплазия. Из лабораторных анализов врачом назначаются сдача мазков на ЗППП, а так же крови на ВИЧ – инфекцию.
У женщин в результате кольпоскопии проводится цитология шейки матки. У мужчин в результате уретроскопии берется мазок и биопсия (кусочек ткани) на обследование. Одним из достоверных лабораторных исследований ДНК вируса является ПЦР.
Как лечить остроконечные кондиломы?
В настоящее время не существует лекарственных средств, которые бы навсегда смогли избавить человека от вируса. Возможно, лишь уменьшить его количество в организме и повысить иммунитет, под воздействием которого вирус не будет проявлять себя.
Как правило, лечение кондилом подразделяется на местное (деструкция высыпаний) и общее, которое включает применение цитотоксических (крем «Вартек») и иммуномодулирующих препаратов. Кроме того эффективна физиотерапия.
Методы лечения, которые направлены на вирус, подразделяются на следующие категории:
- 1) Влияние на репликацию вируса;
- 2) Стимуляция иммунитета на клеточном уровне;
- 3) Воздействие на транскрипцию и трансформацию ДНК вируса;
- 4) В настоящее время много надежд по предупреждению заболевания возлагается на вакцинацию такими препаратами как «Церварикс» и «Гардасил».
После введение вакцины «Церварикс», выработанные организмом антитела к вирусу сохраняются 7 лет. Другая вакцина «Гардасил» не лечит существующие кондиломы и вводится не инфицированным женщинам, снижая в будущем риск возникновения раковых и предраковых заболеваний шейки матки.
Почти любое лечение сопровождается удалением кондилом. Существует несколько способов, выбор которых зависит от площади и объема высыпаний.
- 1) Химический метод предусматривает нанесение химических веществ (например, «Солкодерм») непосредственно на небольшой участок высыпаний с особой осторожностью во избежание ожогов и рубцовых изменений окружающих тканей. Одним из эффективных средств является сок чистотела, который применяется при единичных высыпаниях;
- 2) Физический метод включает электрокоагуляцию, лазеротерапию, криодеструкцию;
- 3) Хирургический метод позволяет специалисту с помощью скальпеля или, например, уретроскопа удалять образования.
Физиотерапевтические методы лечения:
- 1) Лазерное облучение крови в сочетании с назначением иммуномодуляторов влияет на регресс патологических проявлений и увеличивает период ремиссии (затухания симптомов) в 3 раза;
- 2) Инфракрасная лезеротерапия активизирует работу эндокринных желез и приводит к активизации иммунитета;
- 3) Лекарственный электрофорез активизирует Т – лимфоциты и подавляет возбудителя заболевания.
Во время курса лечения следует исключить половые контакты.

Профилактика остроконечных кондилом
Избегать случайных половых связей. Использование презервативов во время половых контактов с «малоизвестными» с точки зрения заболеваний половыми партнерами.
Вакцинация на сегодняшний день всех девушек до начала сексуальной жизни, а так же мужчин считается 100% защитой от заболевания. Она снижает риск развития рака шейк матки, ануса, полового члена и др. Периодически (минимум раз в год) проходить профилактические осмотры у гинеколога, который сможет своевременно обнаружить пораженную кондиломами шейку матки и назначить лечение.
В случае появления образований похожих на кондиломы немедленно обратиться к специалисту.
Вопрос-ответ
Почему появляются остроконечные кондиломы?
Причины появления остроконечных кондилом Заражение в основном происходит половым путем при любых видах половых актов: вагинальном, анальном, оральном. К сожалению, от инфицирования не спасают даже презервативы, так как ВПЧ имеет настолько маленький размер, что способен проникнуть через поры материала.
Можно ли вылечиться от остроконечных кондилом?
Профилактика и лечение остроконечных кондилом у женщин и мужчин Навсегда избавиться от вируса папилломы человека невозможно, поэтому даже после удаления кондилом ни один врач не может дать гарантию, что они не появятся снова. На ВПЧ не вырабатывается иммунитет, поэтому заразиться заболеванием можно повторно.
Чем опасна кондилома?
При своевременном лечении кондиломы не опасны, опасны лишь их осложнения. Игнорирование проблемы приводит к присоединению вторичной инфекции, злокачественным опухолям. Лечение включает не только удаление наростов, но и комплексное укрепление организма.
Как лечится остроконечная кондилома?
Лечение остроконечных кондилом производится через удаление кондилом, избавиться от самого вируса практически невозможно. Удаление новообразований на интимных местах производится через заморозку жидким азотом, криотерапию, после которой они отваливаются сами.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Остроконечные кондиломы могут быть признаком вируса папилломы человека (ВПЧ), который может привести к более серьезным заболеваниям. Раннее выявление и лечение помогут избежать осложнений.
СОВЕТ №2
Используйте средства защиты при сексуальных контактах. Презервативы могут снизить риск передачи ВПЧ и других инфекций, передающихся половым путем, хотя не обеспечивают полной защиты от кондилом.
СОВЕТ №3
Обратите внимание на личную гигиену. Поддержание чистоты в области гениталий может помочь предотвратить развитие инфекций и снизить риск появления остроконечных кондилом.
СОВЕТ №4
Не стесняйтесь обращаться к врачу. Если вы заметили какие-либо изменения или образования на коже, не откладывайте визит к специалисту. Чем раньше вы получите консультацию, тем быстрее сможете начать лечение.